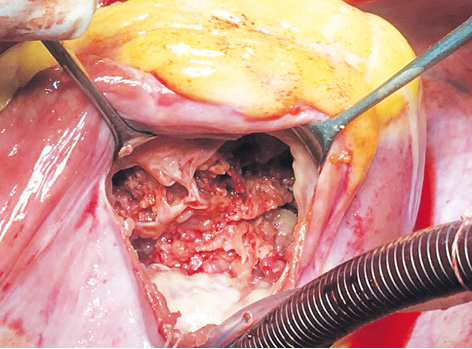
Cardiac tumors are described as abnormal growths in the heart or cardiac valve tissue. Tumors originating from the heart’s tissue are actually not common. Tumors developed in the heart as a result of cancer spreading to the heart from the organ where it started (metastasis) and the masses formed directly from the heart’s tissue are different. Metastasis-induced tumors are 20 to 40 times more common. Metastatic cardiac tumors are more common in lung cancer, lymphoma, leukemia, breast cancer, and esophageal cancer. Involvement occurs most often in the pericardium which surrounds the heart. Then, metastases to the myocardium, or cardiac muscle, can be seen. Sometimes melanoma and rarely sarcomas, which are soft tissue cancers, can spread to the cardiac muscle through the blood.
The most common symptom in cardiac tumors is excessive fluid accumulation in the heart sac, which is called pericardial effusion. Primary tumors are tumors that occur within the heart and remain confined to the heart. Tumors that start in another part of the body and spread to the heart are secondary tumors. A small part of the tumors can get into the bloodstream and cause blockage of the small vessels in another part of the body. Heart failure, swelling of the legs, shortness of breath, fatigue, palpitations, syncope, dizziness, low blood pressure, fever, joint pain, and small red spots on the skin are the most common symptoms.
Primary cardiac tumors are more difficult to diagnose because they are rare and the symptoms can be mistaken with the symptoms of other heart diseases. Cardiac tumors are usually diagnosed when investigating a patient’s complaints such as shortness of breath. Definitive diagnosis is made with echocardiography, computed tomography (CT) or magnetic resonance imaging (MRI), and biopsy.
Primary or secondary pathologies leading to cardiac tumors are:
Mesothelioma: Caused by asbestos exposure.
Lymphoma: It is a type of blood cancer.
Leiomyosarcoma: Malignant tumors originating from smooth muscle cells in the heart.
Osteosarcoma: It is a malignant tumor in the heterogeneous group containing bone-producing cells.
Rhabdomyosarcoma: It is a malignant tumor of the cardiac muscles.
Angiosarcoma: Cardiac tumors arising from cells lining the inner surface of the vessels.
Paraganglioma: It is a type of tumor located in the distribution area of the vagus nerve at the base of the heart.
Papillary fibroelastoma: The most common tumor of the heart valves.
Hemangioma: The type of vascular tumors.
Fibroma: It is common in newborns and children. It is associated with developmental disorders such as cleft lips/palate and hydrocephalus.
Rhabdomyoma: Tumors derived from striated muscle. It is the most common type of tumor seen in newborns and children.
Lipoma: The second most common benign cardiac tumors. They are the accumulation of adipose tissue and can be seen in many different age groups.
Myxoma: It is mostly seen in adults (40-70 years). They are benign tumors but they can rarely be malignant.
Advantages of robotic cardiac surgery in the treatment of cardiac tumor:
Cardiac tumors have been treated through open-heart surgery for a long time. However, a large incision made to the breastbone and skin tissue is aesthetically disturbing for the patients. Furthermore, wound healing takes 30 days and is accompanied by complaints such as pain. Therefore, both patients and cardiac surgeons have started to be in search of new techniques.
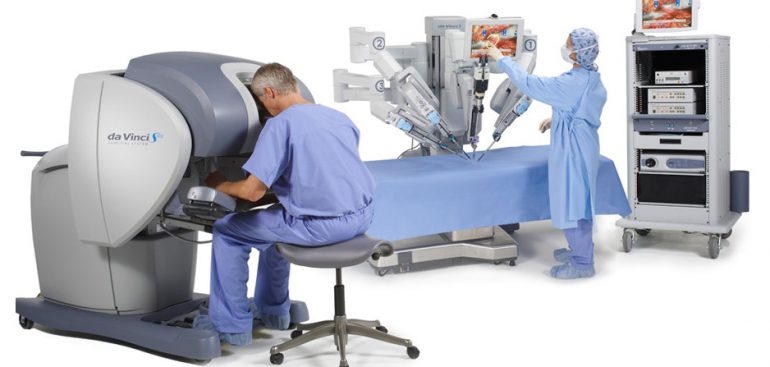
Robotic surgery has been frequently preferred in recent years since the removal of heart tumors from the heart and through the pericardium is extremely easy and effortless through this technique. Other advantages include less blood loss, less pain, and shorter ICU, and hospital stay thanks to a small incision. Patients can return to normal life in 5 to 10 days. Moreover, patients can be even in a position to be able to drive home safely. Another advantage of robotic surgery is that the patient can recover psychologically faster as the physical recovery is faster compared to an open surgery. In the robotic surgery, where our female patients highlighted their cosmetic concerns, patients are not affected visually, can wear any clothes they want and their psychology is not affected in a negative way because they do not see the scar since it remains under the chest and they, therefore, do not remember the surgery continuously. These are the most important advantages of robotic surgery.